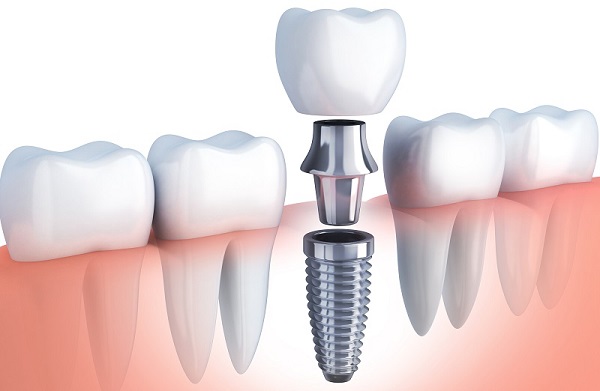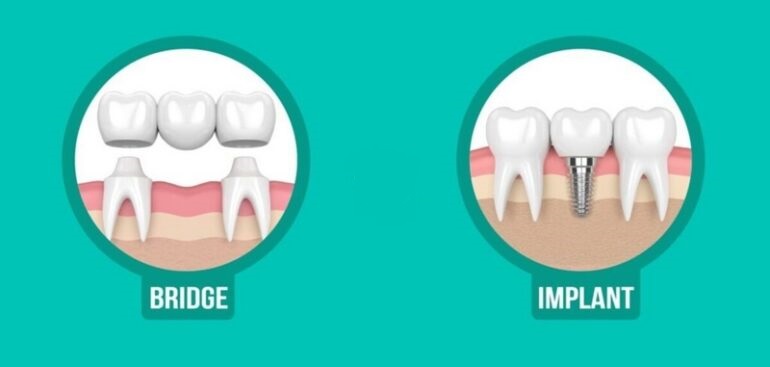
اتصال ایمپلنت به اباتمنت
2015-05-09
ایمپلنت ها ، بهترین جایگزین دندانهای از دست رفته
2015-05-10یکی از مهم ترین ملاکها در انتخاب بیمار و تعیین طرح درمان اختصاصی برای هر فرد، ارزیابی استخوان در دسترس از نظر کیفیت یا تراکم آن است .
همان گونه پیش از این اشاره شد شکل توزیع نیروها در فک بالا و پایین باعث میشود که تراکم استخوان در فک بالا به شکل کلی، کمتر از فک پایین باشد . از سوی دیگر ، سالهاست که درمانگران نشان میدهند درصد موفقیت ایمپلنت های کاشته شده در استخوانهای با کیفیت پایین به مراتب کمتر از استخوانهای با تراکم عالی و مطلوب است. اما این واقعیتها تا زمانی که با دلایل علمی توضیح داده نشود ، درک میگردد و راه حلی برای جبران این ضعف استخوان ارائه نخواهد شد . کلید حل این مساله نیز در بررسی های بیومکانیکال یافته شده است.
در هر حال ، برای کاهش اثر منفی تراکم پایین استخوان در ماندگاری ایمپلنتها ، باید راهکارهای زیر را که بر اساس اصول بیومکانیک ارائه شده است ، در نظر داشت:
- افزودن بر تراکم استخوان : با کاربرد استئوترم به جای دریل استخوان و یا بازسازی استخوان با مواد پیوندی
- افزودن بر سطح تماس ایمپلنت ـ استخوان : با افزایش تعداد ایمپلنتها، افزایش ابعاد ایمپلنتها، و یا به هم متصل کردن چندین ایمپلنت
- اصلاح روش بارگذاری : دادن فرصت کافی به استخوان جهت ترمیم کامل پیش از بارگذاری و استفاده از روش بارگذاری تدریجی.
- متصل کردن پروتز روی ایمپلنت و دندان طبیعی به یکدیگر به عنوان یک مساله مناقشه برانگیز مطرح بوده است . تفاوت ماهوی در نوع تماس دندان و ایمپلنت با استخوان اطراف بر پاسخ آن دو به فشارهای وارد بسیار اثرگذار است . برخی از درمانگرها عقاید خاصی در این زمینه دارند و آن چنان از این نوع اتصال اجتناب میکنند که حتی دندانهای درگیر در طرح درمان را خارج میسازند . چرا که عقیده دارند intrusion دندان در چنین موقعیتی اجتناب ناپذیر خواهد بود (Lindh 2008). جدای از احتمال جا به جایی دندان و محکم باقی مانده ایمپلنت در محل که میتواند نیروی بیشتری را بر روی ایمپلنت وارد سازد، فقدان الیاف پریودنتال در اطراف ایمپلنت ها باعث میشود که قدرت حسی ایمپلنت و دندان طبیعی به شکل آشکاری متفاوت باشد.
منظور از قدرت حس (perception) توانایی تشخیص محرک خارجی است . دندانهای طبیعی به علت وجود گیرنده های فشار در PDL وجود جسمی با ضخامت 20 میکرون را در بین خود تشخیص میدهند و اعمال فشاری در حد 2 گرم را آشکار میسازند . خارج کردن دندانها و از بین رفتن PDL ، باعث کاهش چشمگیر این توانایی میشود به گونه ای که توانایی های فوق تا 150 میکرون و 150 گرم در یک دنچر کامل کم میگردد . به نظر میرسد گیرنده های فشاری در استخوان اطراف ایمپلنت و پریوست میتوانند تا اندازه ای این توانایی را باز گردانند. از این رو، پروتزهای روی ایمپلنت توانایی تشخیص ضخامت هایی در حد 50 میکرون و فشاری در حد 100 گرم را پیدا میکنند که اگر چه نسبت به پروتزهای کامل متداول پیشرفت نشان میدهد اما هم چنان بالاتر از آستانه دندان طبیعی است (Jacobs & Steenberghe 2006).
مقایسه آستانه قدرت تشخیص دندان و ایمپلنت نشان میدهد که دندانهای طبیعی سریع تر از ایمپلنتها فشار نابجای اکلوزالی را میشناسند و احتمال بروز آسیب بر اثر تداخلات اکلوزالی در آنها کمتر است . این تفاوت در قدرت حس این دو باعث میشود که حداقل از نظر تئوری ، متصل کردن ایمپلنت و دندان به یکدیگر در یک پروتز ، عمل چندان منطقی نباشد . قدرت حس دندان طبیعی را حاصل Periodontal Tactile perception و قدرت کاهش یافته اما هم چنان قابل اتکا در ایمپلنت را حاصل Peri-implant Osseoperception میدانند .
آستانه حس تشخیصی
|
شرایط |
آستانه فعال (قدرت تشخیص ضخامت) |
آستانه غیر فعال (قدرت تشخیص فشار) |
| دندان زنده | 20 میکرون | 2 گرم |
| دندان غیر زنده | 20 میکرون | 2 گرم |
| بی حسی | ↑ افزایش | ↑ افزایش |
| پریودنتیت | ↑ | ↑ (> 5 گرم) |
| براکسیزم | ↑ | ↑ |
| کاشت دوباره دندان | ↑ | ↑ |
| پروتز کامل | 150 میکرون | 150 گرم |
| پروتز ایمپلنتی | 50 میکرون | 100 گرم |
| افزایش سن | ↑ | ↑ |
از سوی دیگر، میزان جا به جایی دندان طبیعی با پریودنشیوم سالم و دست نخورده 20-5 برابر ایمپلنت های یکپارچه شده با استخوان است. از این رو ، استفاده از Non-rigid connector در اتصال ایمپلنت و دندان میتواند باعث فرو رفتن دندان در داخل حفره خود شود که در 20% از موارد گزارش شده است (Lin et al 2006). جالب آن که مطالعات موردی نشان داده که پروتزهای ثابت روی دندانهای طبیعی که در کنار پروتزهای ایمپلنتی و نه متصل به آنها قرار دارند، در خطر intrusion دندانی میباشند که به دلیل عدم توازن اکلوزالی و تنظیم درست نقاط تماس است و نه نوع اتصال ایمپلنت به دندان (Wang et al 2004).
مطالعات Finite element حاکی از آن است که برقرار اتصال محکم rigid connector میتواند استرس را بر روی استخوان کاهش دهد، اما در عین حال استرس روی ایمپلنت و پروتز را خصوصاً در مورادی که دندان دچار مشکل پریودنتال باشد افزایش خواهد داد (Lin et al 2006). مطالعات بالینی نشان داده است که درصد ماندگاری پروتزهای ثابت مستقل روی ایمپلنت بیشتر از پروتزهای ترکیبی ایمپلنت به دندان ذکر شده است (Lang et al 2004). با مروری بر مقالات میتوان نکات زیر را به عنوان جمع بندی در ساخت پروتزهای ترکیبی بر روی ایمپلنت و دندان مطرح ساخت:
- اگرچه برقرای ارتباط محکم rigid connector در پروتز میتواند مانع فرو رفتگی دندان در داخل حفره شود ، اما میزان تحلیل استخوان کرستال و عمق پروب در اطراف دندان یا ایمپلنتای پایه پروتز افزایش خواهد یافت.
- پروتزهای ترکیبی روی ایمپلنت و دندان با پیامدهای ناخواسته بیشتری همراه هستند . و هم برای بیمار و هم برای درمانگر با دردسر فراوان تری کار خواهند کرد، اگرچه درصد ماندگاری آنها قابل قبول می باشد.
- مطالعات دراز مدت بیشتری لازم است تا اتصال ایمپلنت به دندان در یک پروتز ثابت را بتوان به عنوان اولین انتخاب در نظر گرفت . به نظر می رسد ساخت پروتز مستقل روی ایمپلنت روش ایمن تری باشد مگر آن که با توجه به شرایط خاص بیمار روشهای جایگزین انتخاب گردد . چند مورد منع کامل تجویز ایمپلنت وجود دارد که شکی در آنها نیست همچون : عفونت HIV ، انفارکتوس قلبی در طی 6 ماه گذشته ، نارسایی خونی، مشکل انعقادی (هموفیلی، لوکمی حاد، ترومبوسیتوپنی) ، مصرف داروهای ضد انعقاد همچون آسپرین ، عفونت حاد کنترل نشده (دیابت کنترل نشده، عفونت تنفسی) ، مشکلات روانی و اعتیاد به الکل و مخدرها، در تعدادی دیگر از موقعیت ها نیز گرچه منع تجویز مطلق وجود ندارد، اما باید با ملاحظات خاص و با احتیاط گام برداشت.
برخی دیگر از محققان در دهه اخیر نشان دادند که شکست درمان ایمپلنت در افراد سیگاری ممکن است در طی روند یکپارچگی استخوانی رخ ندهد . آنها بیان نمودند که چون در مرحله اول جراحی کاشت ایمپلنت ، زخم روی آن بسته می شود و ایمپلنت در تماس نزدیک با استخوان قرار میگیرد ، مشکل چندانی رخ نخواهد داد . مساله از زمانی حایز اهمیت میشود که در مرحله دوم جراحی، ایمپلنت آشکار میشود و مواد مضر سیگار روی ترمیم بافت نرم اطراف ایمپلنت و در نهایت استخوان شکل گرفته تأثیر میگذارد . به عبارت دیگر ، تأثیرپذیری درمان ایمپلنت از مصرف سیگار مانند آن چیزی که در کشیدن دندان رخ میدهد نخواهد بود بلکه مشابه اثر سیگار روی بافت های پریودنتال است (Lambert et al 2000).
اثر مستقیم منقبض کننده عروقی نیکوتین، افزایش سطح فیبرینوژن، هموگلوبین و غلظت خون، افزایش سطح کربوکسی هموگلوبین در خون، اختلال در فعالیت پلی مورفونو کلئرها، در کنار افزایش چسبندگی پلاکتی را جزو عوامل به مخاطره افتاده ترمیم زخم در افراد سیگاری میدانند. با معرفی سیستمهای جدید در طراحی و ساخت ایمپلنتها که تسریع در استخوان سازی را به همراه دارد ، میتوان با رعایت ملاحظات خاص درمان ایمپلنت را در افراد سیگاری هم به انجام رساند. اگرچه هم چنان احتمال تحلیل استخوان کرستال بیشتر و بروز باز شدگی زخم در طی درمانهای پیوند استخوان وجود خواهد داشت و این مشکل در فک بالا که ملاحظات بیومکانیک مهمی در آن مطرح است بیشتر هم خواهد بود (Nitzan et al 2005).
به نظر میرسد در بروز پدیده های چند عاملی همچون پری ایمپلنیت یا شکست درمان ایمپلنت ، وجود تنها یک عامل خطرساز همچون مصرف سیگار کافی نباشد . از این رو ، مصرف سیگار را میتوان به عنوان نشانه عدم تجویز قطعی درمان ایمپلنت دانست . هر چند، الزام بیمار به کاهش یا قطع کامل این عادت از سوی بسیاری از محققان منطقی تر به نظر میرسد .
پس از کشیده شدن دندانها، استخوان در عرض و سپس در ارتفاع دچار تحلیل میشود . به گونه ای که در سال اول پس از کشیدن دندان، عرض استخوان 25% کاهش یافته و از ارتفاع آن نیز mm4 کم میگردد (Carlsson et al 1967). این تحلیل که به دلیل فقدان تحریک حاصل از وجود دندان است تا سالها ادامه مییابد و میتواند تا استخوان بازال نیز برسد.
مطالب مرتبط: